
 Top
Top医療の挑戦者たち 10
血液型の発見
運を天に任せる輸血から科学に基づく輸血へ。
「血液型」の発見。
カール・ラントシュタイナー
今日では、自分の血液型を知っているのは普通だが、実は二十世紀の初頭までは血液型の概念そのものがなかった。当時の輸血は、奏効して回復する人もいれば、血液が合わずに命を落とす人もいた。まさに、「運を天に任せる」治療法だったのだ。
一九〇〇年、オーストリアの化学者、カール・ラントシュタイナーは、他人同士の血液を混ぜると血球が寄り集まって塊になる「凝集反応」に注目した。その原因を確かめるために、自分と弟子たちの血液を赤い血球と薄黄色の血漿(けっしょう)に分離し、各個人の血球に別な人の血漿を加えた。すると、赤血球が凝集するものとしないものとがあり、その組み合わせに規則性があることを見出した。
凝集の原因は見当がついていた。「これは、自分と異なる種類を排除する抗原抗体反応ではないだろうか」。その十年ほど前、北里柴三郎が発見した「抗体」の概念はすでに世界に浸透していた。彼は、血球が凝集を起こす組み合わせに応じて、血液をグループ分けした。今日のABO式となる血液型の発見である。それは、「輸血革命」でもあった。以降、血液型不適合による死亡事故が劇的に減少し、輸血の安全性向上に大いに貢献することになったのである、。
一九三〇年、ラントシュタイナーは血清学および免疫化学への貢献により、ノーベル生理学・医学賞を受賞した。一九四○年には、弟子のアレクサンダー・ウィーナーとともに、輸血に関わるもうひとつの重要な分類法となるRh血液型も発見している。
(監修 / 清水勝先生 元 東京女子医科大学 教授)

輸血を安全性の高い近代的な医療に変えたABO式血液型の発見
古典的な輸血の時代
輸血の歴史をひもとくと、17世紀にフランス国王の侍医・ドニが、子羊の血液をヒトに輸血したという記録がある。だが、この輸血によって死亡者が出たため、ドニは殺人者として裁判にかけられ、輸血禁止令が出されてしまう。その結果、次の18世紀はヒトへの輸血の記録がない「空白の1世紀」となった。
しかし1825年、イギリスの産科医、ジェームズ・ブランデルが、ヒトからヒトへの輸血を実施する。分娩後に出血を起こした産婦への輸血だった。供血者(ドナー)をベッドのそばに立たせ、肘動脈を切開して、出てくる血液を「じょうご」のような容器で受け、そのまま産婦に輸血した。まだ血液型の存在が知られていない時代の原始的な方法であり、輸血の成功は10人中5人というような結果だった。

カール・ラントシュタイナー
(Karl Landsteiner, 1868-1943.)
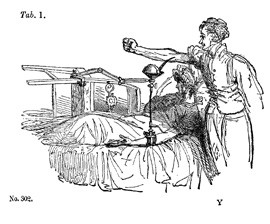
ブランデルの輸血
(Brundell J: The Lancet 12, 302, 13, 1829)
輸血患者の生命を救った
ABO式血液型
それまでの運を天にまかせるような輸血を、科学に基づく安全な輸血に変えたのが、1900年、ラントシュタイナーが発見したABO式血液型である。ただ、発表当初は基礎医学分野の地味な論文として受け止められ、大きな反響はなかった。
しかし10年ほど後、アメリカのモスらが、輸血の死亡事故の主な原因は、ラントシュタイナーが指摘している血液型不適合によるものであろうと主張したのがきっかけとなり、血液型を輸血の医学に応用する動きが急速に高まった。ラントシュタイナーの血液型理論を応用することにより、血液型不適合による輸血の死亡事故は激減したのである。
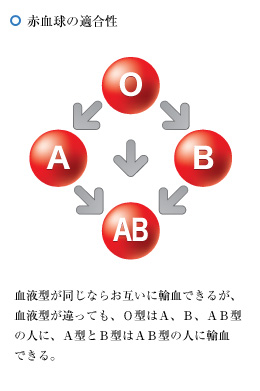
凝集反応の有無で、血液を4グループに分類
最初はA、B、Cだった血液型
1900年、ウイーンの病理解剖研究所で解剖の指導をしていたラントシュタイナーは、自分と研究所のスタッフから採取した22の血液標本を血球と血漿(けっしょう)に分離し、それぞれの血漿に血球を混ぜた。すると、同じ血球でも組み合わせる血漿によって凝集したり、しなかったりすることがわかった。
彼は、凝集が起こる組み合わせを「+」、起こらない組み合わせを「-」と印をつけて分類していった。すると、血液標本は3つのグループに分かれるように見えてきた。彼はおたがいの血球と血漿が相容れず凝集を起こす血液型を「A」と「B」、そしてAとBどちらの血漿にも血球が凝集を起こさない血液型を「C」と分類した。この血液型は後に「O」と改名された。
なお、AB型はこの22人の中にはいなかったらしく、2年後になって彼の同僚の研究者により追加された。
血液型の発見に大きなヒントを与えた
北里柴三郎に始まる「抗原抗体反応」の理論
抗原抗体反応の理論を血液のグループ分けに応用
血球の凝集実験で、ラントシュタイナーが血液をグループ分けするというアイデアを考えついたのには、当時の医学的背景がある。
1890年に北里柴三郎とベーリングが明らかにした「抗体」の発見以降、抗体産生の引き金となる「抗原」を含めた抗原抗体反応の研究が急速に進んだ。ラントシュタイナーが凝集実験を行ったのは、その抗原抗体反応がほぼ解明された時期にあたる。そこで彼の目は、血漿中の抗体が、グループ外の血球にある抗原を敵とみなして攻撃した結果、凝集を起こすことを見抜いたのである。
また、彼は2週間前に衣服に付着した血液からも血液型を特定できることを発見し、法医学の進歩にも多大な貢献をしている。
血液型と抗原・抗体
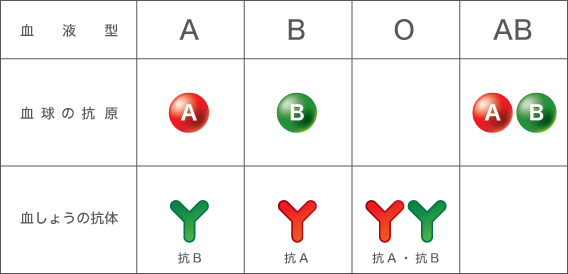
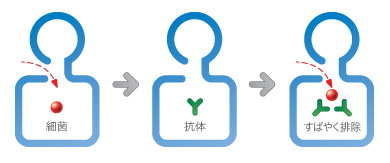
抗原抗体反応とは?
自分以外の異物を排除する生体の反応。細菌などの異物(抗原)が生体に侵入すると、免疫のシステムが攻撃して排除する一方で、その細菌を敵として記憶する物質(抗体)を作る。つぎに同じ細菌が侵入してきたら、すばやく抗体が反応し免疫システムが効率的に細菌を排除する。
はじめは血液凝集の原因は細菌かもしれないと考えていたラントシュタイナー
実は、ラントシュタイナーは血液型を発見しようとして研究を始めたのではなかった。彼は、他人同士の血液を混ぜたとき、しばしば起こる血液凝集の原因を解明しようとしたのだ。そしてその原因として推定できるのは、血液凝集のしやすさにおける個人差かもしれないが、もしかすると細菌汚染によるものかもしれないと考えた。
当時は細菌学が全盛で、新しい細菌がしばしば発見されていた時代である。そこで血液の凝集が、細菌などの微生物によるものである可能性も含め、原因を突き止めようとしたのである。だが調べてみると、血漿との組み合わせによって起こる血球の凝集は、奇妙な規則性を持っており、細菌汚染などによるものとは明らかに異なる。そこから抗原抗体反応の可能性に思い至ったのだと考えられる。
ABO式以外の血液型
ラントシュタイナーは、1930年に血清学および免疫化学への貢献によりノーベル医学・生理学賞を受賞した。受賞後も研究の手を休めず、1940年には弟子のウィーナーとともに新たな赤血球抗原である「Rh抗原」を発見し、血液型はABO以外にもあることを示した。
第二次世界大戦後、血液型の研究は飛躍的に進み、「赤血球型発見ラッシュ」ともいわれる時期が到来したが、整理・統合されて今日に至っている。現在、通常の輸血で活用されているABO式以外の血液型には、次のようなものがある。
Rh血液型
赤血球の「Rh抗原」の有無による血液型。日本人はほとんどがRh陽性で、陰性の人は全体の0.5%程度と考えられている。白人では約15%が陰性といわれる。ほかにも非常にまれな血液型が献血などの際に発見されることがあり、その場合は輸血が必要になったときの対策として血液センターに登録される。
HLA血液型
1954年にフランスのドセーが発見した白血球の血液型。血小板にもHLA抗原が存在しており、何回も血小板輸血を受ける人では、だんだん輸血の効果が低下することがある。その場合はHLA型が適合する献血者からの血小板を輸血することにより、本来の輸血効果を確保できる。
HPA血液型
1959年にオランダのファン・ローゲムが発見した血小板の血液型。母親の胎内で、母児血小板型不適合が起こり、新生児の血小板に対する抗体が産生されていた場合、血小板減少症(IT)や、血小板減少性紫斑病(ITP)の原因となることがある。
また、ドナーと患者のHLAの型が適合している場合でも、血小板輸血の効果が乏しい場合にはHPA抗体が原因と考えられる。そのような場合はHPAの型まで適合性を調べて輸血を行う必要があるとされている。



