
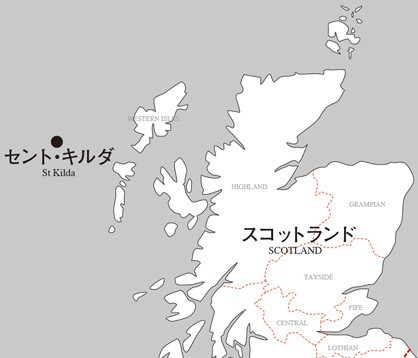
スコットランドの離島「セント・キルダ」
(Stride P: J R Coll Physicians Edinb 38:70–7, 2008より)
 Top
Top医療の挑戦者たち 31
血清療法の確立

一九世紀はヨーロッパの先進国においてさえ、病気の中心は感染症だった。なかでも創傷から感染する破傷風は致死率が非常に高く、恐れられていた。しかも破傷風菌は熱湯にも消毒薬にも耐えて生き延びるのだ。新生児の生命でさえ破傷風に脅かされることがあり、発病したら救うのは困難だった。衛生状態の悪い環境で出産する際に、へその緒を切るハサミや、分娩用の器具が清潔さを欠いていたのが原因と考えられるが、当時はそれを知ることはできなかった。
ドイツへ留学していた北里柴三郎は一八八九年、世界で初めて破傷風菌の純粋培養に成功する。これは、細菌学上の輝かしい偉業なのだが、北里は学問的な成果だけに満足することなく、直ちに破傷風に対する治療法の研究へと突き進んだ。「この研究を、人命を救うところまで、もっていきたい」という信念が彼を突き動かしていた。
彼には、破傷風という病気の正体がおぼろげながら見えていた。
破傷風菌は創傷部の奥深くに増殖するが、菌そのものが全身に広がることは、ほとんどない。それなのに症状としては、まるで毒物に冒されたように、全身性のけいれん症状を呈する。
「破傷風の正体は、細菌そのものではなく、破傷風菌が産生する毒物なのではないか」。彼は破傷風菌の培養液をろ過し、菌体を取り除いた溶液を分離した。これには破傷風毒素が含まれているに違いない。
彼はその溶液を薄めて動物実験を繰り返した。まず動物に対する致死量を決めた上で、ごく微量の毒素から始め、段階的に濃度を上げていく。
すると、動物は少しずつ免疫を獲得し、溶液に含まれている致死量の毒素にも耐えられるようになる。そしてその動物から採取した「血清」を別の動物に注射すると、その個体も毒素に耐えられるようになった。
破傷風菌の純粋培養を果たした翌年、早くも北里は血清中に含まれる「抗毒素」による世界初の治療法を見出したのだ。この抗毒素は、今日でいう「抗体」の発見と位置付けられる。血清療法は、破傷風の治療と予防の両方に効果があることもわかった。破傷風の血清療法は、その後の破傷風、ジフテリアのワクチン開発につながり、世界中で医療に役立てられるようになった。北里の研究は、一〇〇年以上たった現在も、新生児を含め、人びとの生命を守り続けている。
(監修:北里英郎 先生 北里大学医療衛生学部微生物学研究室 教授)
破傷風菌の感染によって起こされる破傷風は、現代の先進国では症例数が少なく、また罹患した場合でも治療法は確立されている。しかし北里柴三郎が細菌学者として活躍していた時代、たとえば1903年のアメリカでは、独立記念日を祝う花火で負傷した3,983人のうち406人が破傷風で死亡したという記録がある。予防・治療法が未整備であった時代、世界の人口は今よりはるかに少なかったが、毎年80~100万人が破傷風で死亡していたと推測される*1。破傷風は身近に存在し、いったん発症するとほとんど助からない病気だった。
破傷風菌は酸素の多い環境では増殖できないため、多くは芽胞の形で広く土壌中に存在する。芽胞は熱や乾燥に対し、高い抵抗性を示す。土木作業中の事故や農耕中のけがによる創傷部位から、芽胞が体内に侵入することが考えられるが、侵入部位が酸素の少ない環境であれば発芽して増殖し、毒素を産生する。潜伏期間は平均8日間(3~21日)とされている*2。破傷風菌の毒素には神経毒(神経伝達をかく乱し、麻痺させる)と溶血毒(赤血球の細胞膜を破壊する)がある。これらの毒の作用により、患者には、あごから首にかけての筋肉のこわばり、顔面のけいれんによる笑顔(痙笑)、舌のもつれ、開口障害、呼吸障害、けいれんによる全身のそり返り等の症状が認められる。
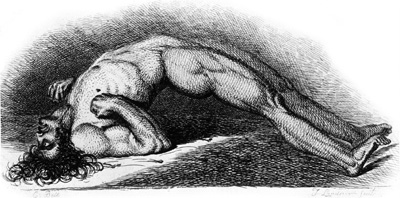
破傷風の「そり返り」症状
(Lunds J.: Tetanus; contracted body of soldier suffering from tetanus, 1865より)
芽胞
生息環境が悪化したとき、一部
の細菌の内部に形づくられる構
造。細菌そのものが死滅して
も、芽胞は高い耐久力を持つた
め生き残る。良好な生息環境に
なった場合は発芽し、菌体とな
り増殖する。
(*2 CDC: Epidemiology and
Prevention of Vaccine-
Preventable Diseases, 12, 291-
300, 2012より)
世界で初めて破傷風菌の純粋培養に成功した北里は、早速その菌を使って破傷風の治療法についての研究を始めた。彼は破傷風という病気が、毒物による中毒と共通の性質を持つことに注目した。そこで自分で工夫したろ過器を用いて、破傷風菌の培養液をろ過し、毒素は含むが菌体や芽胞は含まない溶液を抽出した。そしてこれを動物に注射すると、破傷風にかかったときと同じ症状を示しながら死亡した。
こうして実験を繰り返していると、溶液の濃度を低くした場合、耐えられない個体と耐えられる個体が出てくる。そこで耐えられた個体に、濃度を少し高くした培養液を注射してみると、やはり耐える。それを繰り返すと、やがてその個体は、明らかに致死量を超えた毒素にも耐えるようになった。動物は、破傷風の毒素に対する免疫を獲得したのだ。北里はこの動物の体内にできているはずの、毒物に耐える物質を「抗毒素」と名付けた。これが現代でいう「抗体」の最初の概念である。そして抗毒素を獲得した動物の血清を他の個体に接種すると、その個体も毒素に対する免疫を獲得することもわかった。
一方で北里は、同じ手法をジフテリア菌にも応用し、同僚のベーリングを助けてジフテリア血清の研究を進めた。
そして1890年、北里はベーリングと連名で、破傷風およびジフテリアの血清療法に関する論文を発表した。
論文の中で、北里は破傷風の免疫を獲得したウサギを使った実験について、次のように述べている。
「破傷風の免疫を獲得したウサギは、猛毒の破傷風菌に対しても、破傷風毒素に対しても、普通のウサギにおける致死量の20倍を投与しても元気である。また免疫を獲得したウサギの頸動脈から採取した血液をネズミの腹腔に注入しておくと、24時間後に破傷風菌そのものを注射しても完全に健康体であった。
また免疫を獲得したウサギの血液を放置し、凝固させた上澄みである「血清」で同様の実験をしたところ、さらに強力な効果が得られた。」
ここで、北里は4つの推論を提示している。
1.破傷風の免疫を獲得したウサギの血液には、破傷風菌の毒素を破壊する特性が存在している。
2.その特性は、採血した血液やその血液から細胞成分を除いた血清にも見出される。
3.その特性は継続的な性質を持ち、他の動物組織においても変わらずに作用する能力があり、その血清の移入は、突出した治療効果をもたらす力があると考えられる。
4.破傷風毒素を破壊する特性は、破傷風に対して免疫されていない動物には存在しない。そして免疫されていない動物に対し破傷風の毒素が接種されると、その毒性はその動物の血液や体液においても機能性を維持した形で検出される。
そしてこの論文は、ドイツの文人ゲーテが戯曲「ファウスト」の中で、悪魔メフィストフェレスに語らせた言葉で終わっている。
“Blut ist ein ganz besonders Saft” 「血はまったく特別な液体ですから」。

動物におけるジフテリア免疫と
破傷風免疫の成立
(Behring E, Kitasato S : Dtsch.
med. Wschr. 16:1113-1114,
1890)
ガストン・ラモン
(Gaston Ramon, 1886
-1963)
フランスの生物学者・獣医師。血清
療法が抗毒素(抗体)を接種するの
に対し、ワクチンは不活化した毒素
(抗原)を接種することにより、体内で抗体
を作らせる。
19世紀後半は、ヨーロッパにおいてさえ、破傷風が新生児の主要な死亡原因であった。たとえばスコットランドの離島「セント・キルダ」で起こった新生児破傷風は、最も悲しい例として知られている。1855年から1876年の間に産まれた56人の新生児のうち、実に41人が破傷風で亡くなったのだ。生後8日目で亡くなることが多いため、島の人たちは、この病気を「sickness of eight days」と呼んで恐れていた。
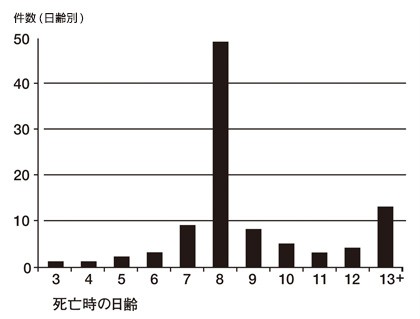
スコットランドでは、新生児のへその緒をバターやオイルでカバーしておくのが助産師のやり方だった。しかしこの島ではバターが高価であったため、助産師はカモメから採った油を使い、その油は清潔さを欠くガチョウの胃袋で作った袋に保存されていた。またへその緒を切断するハサミなど、分娩時に用いる器具の衛生状態も信用できるものではなかった。破傷風菌は芽胞として、これらの器具などに付着し、へその緒の切断部分から体内に侵入して発芽・増殖することで、破傷風を発症させたものと推測される。
(Guilfoile P: Deadly Diseases and Epidemics: TETANUS, 23, Chelsea House, 2008より)
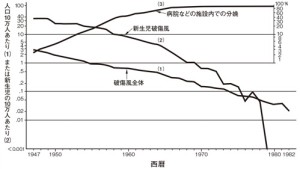
日本の例を見てみると、1947年当時は人口10万対破傷風死亡率は2.84(死亡総数2,221人)であったが、1982年では人口10万対破傷風死亡率は0.02となり、死亡数は26人まで低下している。新生児死亡率も1947年は新生児10万対破傷風死亡率36.1(死亡総数972人)と非常に高かったが、1979年にはついに死亡0人となった。これは家庭分娩が減り、より衛生状態のよい病院などでの分娩が増えてきたことも関係していると考えられる。まれに破傷風が発生したとしても、現在では改良された血清(抗破傷風人免疫グロブリン)等による適切な治療が可能である。
1980年当時、世界保健機関(WHO)では、破傷風により世界で1年間に787,000人の新生児が死亡していると見積もっていた。1991年、新生児破傷風の削減目標がWHO総会で承認されると、生殖年齢の女性へのワクチン接種、へその緒の適切な処置法や衛生的な分娩環境についての教育などの施策が実行され、2010年のWHO見積りでは、新生児破傷風による死亡は、世界で58,000人まで低下している。
(WHOウェブサイト:Maternal and Neonatal Tetanus (MNT) elimination, 2014)
破傷風は、先進国ではもちろん、途上国においても顕著に減少している。しかし、これで破傷風が絶滅すると考えるのは早計だ。それは、克服された感染症の多くでは、病原菌自体が人間の生活空間から姿を消しているのに対し、破傷風菌は現在でも世界各地の土壌中に生息し、芽胞となって私たちの生活環境に入り込んでいるのだ。人間がワクチン接種や、衛生環境の維持をおろそかにするようなことがあれば、破傷風という病気は、いつ復活してこないとも限らないのである。